Compreendendo os Desafios do Cuidado Respiratório Neonatal #
Nas últimas décadas, o aumento global de nascimentos prematuros tem apresentado desafios significativos na saúde neonatal. Bebês prematuros, ao contrário dos nascidos a termo, estão em maior risco de uma série de complicações de saúde, particularmente aquelas que afetam o cérebro, coração, olhos e, mais criticamente, o sistema respiratório. Devido aos pulmões subdesenvolvidos, muitos bebês prematuros enfrentam dificuldades respiratórias substanciais que podem ameaçar a sobrevivência.

Síndrome do Desconforto Respiratório Neonatal (SDRN) #
A síndrome do desconforto respiratório neonatal (SDRN) é uma condição prevalente, afetando aproximadamente 40.000 bebês anualmente nos Estados Unidos. Embora os avanços nos cuidados tenham reduzido significativamente as taxas de mortalidade, a SDRN continua sendo uma das principais causas de morbidade e mortalidade neonatal, especialmente entre bebês nascidos antes de 28 semanas de gestação — onde a incidência ultrapassa 80%. A SDRN é primariamente uma doença da prematuridade, com sua fisiopatologia enraizada na deficiência de surfactante, estruturas alveolares imaturas, redução da complacência pulmonar e comprometimento da troca gasosa.
Fisiopatologia da SDRN #
A diminuição do surfactante leva ao aumento da tensão superficial alveolar, causando instabilidade e colapso alveolar (atelectasia), o que por sua vez eleva o trabalho respiratório (TR). A tensão superficial aumentada também atrai fluido dos capilares para os alvéolos, prejudicando ainda mais a troca de oxigênio e resultando em grave hipoxemia. Essa hipoxemia, associada à acidose, eleva a resistência vascular pulmonar (RVP), aumentando o desvio da direita para a esquerda e agravando a hipoxemia. O ciclo de hipoxemia e acidose inibe ainda mais a produção de surfactante, perpetuando o comprometimento respiratório.

Manifestações Clínicas #
Os sinais de desconforto respiratório em bebês com SDRN geralmente surgem logo após o nascimento. A taquipneia é frequentemente o sintoma inicial, seguida por retracções torácicas agravadas, respiração paradoxal e gemidos audíveis. Pode-se observar também batimento nasal. Na ausculta torácica, são comuns crepitações finas inspiratórias. A cianose pode estar presente e, se detectada cianose central, indica hipoxemia grave. Outras condições, como hipotensão sistêmica, hipotermia e má perfusão, podem mimetizar a SDRN. O diagnóstico é geralmente confirmado por radiografia de tórax, que revela uma aparência difusa, turva, em vidro fosco ou densidades reticulogranulares com broncogramas aéreos e baixos volumes pulmonares. O padrão reticulogranular resulta da aeração dos bronquíolos respiratórios e colapso alveolar generalizado, enquanto os broncogramas aéreos aparecem como brônquios escuros e aéreos cercados por tecido pulmonar colapsado.

Abordagens Terapêuticas #
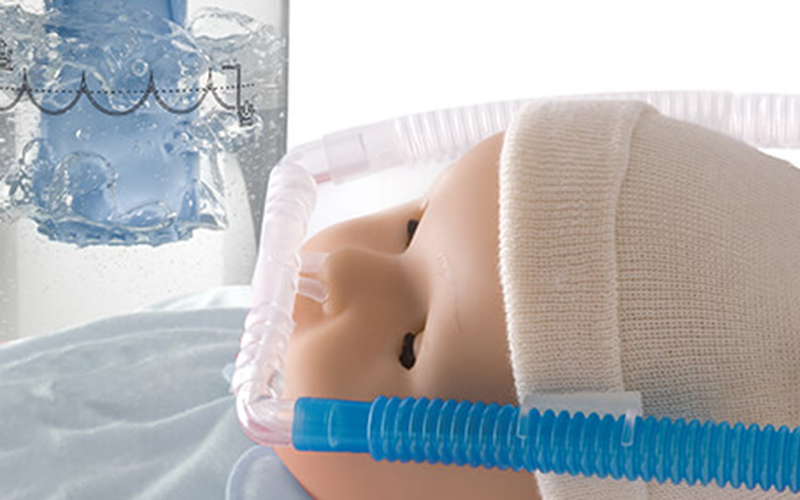
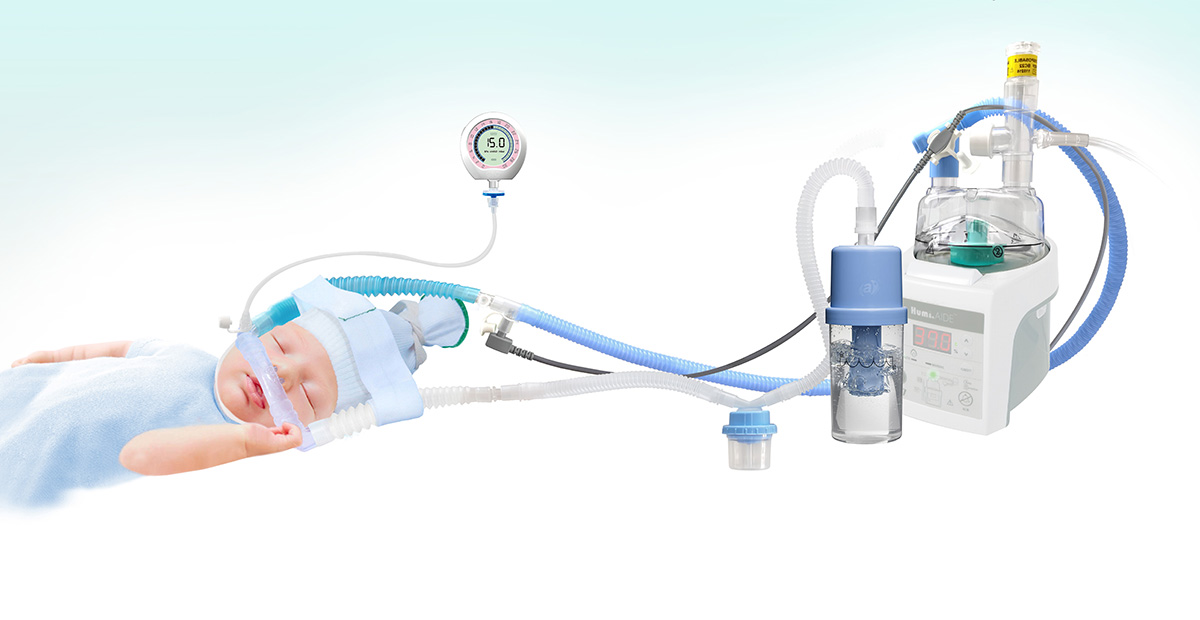
O manejo da SDRN comumente envolve pressão positiva contínua nas vias aéreas (CPAP), terapia de reposição de surfactante e ventilação mecânica — seja convencional ou ventilação de alta frequência (VAF). Canula nasal de alto fluxo (HFNC) e Ventilação Mandatória Intermitente Nasal (NIMV) também são utilizadas. Para a maioria dos bebês, a menos que a condição seja grave (alto TR, FiO₂ >0,4 ou apneia severa), recomenda-se uma tentativa de CPAP nasal (4 a 6 cm H₂O). Devido aos riscos associados aos tubos endotraqueais (TETs), próteses nasais ou máscaras são preferidas. Se a condição do bebê se deteriorar, a intubação deve ser realizada sob condições controladas, e a ventilação mecânica com pressão positiva expiratória final (PEEP) deve ser iniciada se o CPAP não melhorar a troca gasosa ou se a apneia frequente persistir.
Bubble CPAP: Uma Solução Eficaz e Acessível #
O CPAP por bolhas submersas (B-CPAP) e o CPAP derivado de ventilador (V-CPAP) são duas modalidades amplamente utilizadas de CPAP, que diferem em suas fontes de pressão. O V-CPAP utiliza uma válvula de resistência variável, enquanto o B-CPAP alcança pressão positiva ao imergir o tubo expiratório distal em uma coluna de água até a profundidade desejada. Evidências sugerem que o B-CPAP é superior ao V-CPAP para o tratamento da SDRN em bebês prematuros, oferecendo menos complicações, estadias hospitalares mais curtas e custos menores. Sua simplicidade e baixo custo tornam o B-CPAP particularmente valioso em ambientes com recursos limitados.
Referência: Iran J Pediatr. 2011 Jun; 21(2): 151–158.
Soluções Recomendadas para Suporte Respiratório Neonatal #
- Reanimador Neonatal nBag
- Válvula Bubble PAP
- Kit Nasal nCPAP
- Circuito Aquecido com Fio
- Câmara de Umidificação com Alimentação Automática, Neonatal
- Válvula de Segurança Limitadora de Pressão
- Pulmão de Teste nTest
- Máscara nMask
- Categoria de Produtos Neonatais
Para mais informações ou para entrar em contato, por favor fale conosco.
 Kit Nasal nCPAP
Kit Nasal nCPAP Máscara Babi.Plus
Máscara Babi.Plus